Ekstrakcja zęba zatrzymanego czy jego sprowadzenie przed ortodoncją?
Coraz więcej pacjentów staje przed wyborem: usunąć ząb zatrzymany czy spróbować go sprowadzić przed leczeniem ortodontycznym. Decyzja nie jest prosta, bo dotyczy zdrowia, czasu i estetyki uśmiechu. Różne scenariusze wymagają innego podejścia.
W tym artykule poznasz kryteria decyzji, etapy diagnostyki, przebieg obu procedur oraz możliwe powikłania. Dowiesz się też, jak przygotować się do zabiegu i jak wygląda gojenie.
Kiedy ekstrakcja zęba zatrzymanego jest konieczna?
Gdy ząb stwarza ryzyko lub już powoduje problemy zdrowotne, ekstrakcja jest wskazana.
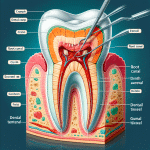
Najczęściej dotyczy to zębów mądrości, które rosną pod nieprawidłowym kątem lub nie mają miejsca. Usunięcie rozważa się także, gdy ząb zatrzymany wywołuje nawracające stany zapalne, ból czy ucisk na zęby sąsiednie. Wskazaniem bywa obecność torbieli, resorpcja korzeni zębów obok lub próchnica, której nie da się leczyć zachowawczo. W planie ortodontycznym ekstrakcja pomaga przy dużym stłoczeniu, gdy sprowadzenie zęba nie poprawi funkcji i estetyki.
- nawracające zapalenie wokół zęba zatrzymanego i ból
- uszkodzenie lub ryzyko uszkodzenia zębów sąsiednich, resorpcje korzeni
- torbiel, poszerzony woreczek zębowy, podejrzenie zmian patologicznych
- niekorzystne położenie korzeni, brak rokowania co do sprowadzenia
- przygotowanie do leczenia ortodontycznego lub protetycznego, gdy brak miejsca
Kiedy warto rozważyć sprowadzenie zatrzymanego zęba ortodontycznie?
Gdy ząb ma wartość funkcjonalną i estetyczną oraz realne szanse na wprowadzenie do łuku.
Najczęściej dotyczy to kłów, rzadziej siekaczy i przedtrzonowców. Sprowadzenie ma sens, gdy ząb ma prawidłowo uformowane korzenie, jest możliwy dostęp chirurgiczny, a w łuku da się przygotować miejsce. Ważny jest wiek i współpraca pacjenta, bo proces trwa miesiące. Trzecie trzonowce zwykle się usuwa, bo ich sprowadzanie rzadko przynosi korzyść.
- ząb o dużej wartości dla zgryzu i estetyki, zwłaszcza kieł
- dobre rokowanie: położenie sprzyjające, brak ankylozy, akceptowalna długość i kształt korzeni
- możliwość stworzenia miejsca w łuku i stabilnej retencji
- dobra higiena i gotowość do regularnych wizyt
- brak przeciwwskazań ogólnych i miejscowych
Jak wygląda diagnostyka przed decyzją o usunięciu lub ściągnięciu?
Decyzję poprzedza dokładna diagnostyka kliniczna i obrazowa.
Podstawą jest badanie jamy ustnej, ocena zgryzu oraz zdjęcia radiologiczne. Pantomogram pokazuje ogólny obraz, a tomografia CBCT ułatwia ocenę położenia korzeni, relacji do nerwów i zatoki szczękowej, a także ewentualnych torbieli. Skan wewnątrzustny i modele cyfrowe pomagają zaplanować miejsce w łuku. Ostateczną rekomendację przygotowuje zespół chirurgiczno-ortodontyczny po omówieniu ryzyk, czasu leczenia i alternatyw.
- badanie kliniczne i ocena higieny
- pantomogram, a w razie potrzeby CBCT 3D
- analiza ryzyka uszkodzenia nerwów i zatoki
- plan ortodontyczny z oceną możliwości stworzenia miejsca
- wspólna konsultacja chirurga i ortodonty
Jakie są najczęstsze powikłania po ekstrakcji zęba zatrzymanego?
Najczęstsze to ból i obrzęk, rzadziej stany zapalne i suchy zębodół.
Po usunięciu obrzęk zwykle narasta do 48–72 godzin, a ból łagodzą leki przeciwbólowe. Możliwe jest ograniczenie rozwarcia ust, zasinienie tkanek, przedłużone krwawienie lub zakażenie rany. W szczególnych przypadkach może dojść do przejściowych zaburzeń czucia wargi lub języka po stronie żuchwy, albo do połączenia z zatoką przy zębach górnych trzonowych. Ryzyko ogranicza dobra technika, właściwa higiena i stosowanie zaleceń.
- ból i obrzęk tkanek
- suchy zębodół i nieprzyjemny zapach
- krwawienie, zasinienia, szczękościsk
- uszkodzenie tkanek sąsiednich lub ubytki kości
- zaburzenia czucia, rzadko i najczęściej przemijające
- połączenie z zatoką przy zębach górnych trzonowych
Jak przebiega zabieg odsłonięcia i ściągania zęba przez ortodontę?
Zabieg odbywa się w znieczuleniu miejscowym, a siły ortodontyczne działają stopniowo.
Chirurg odsłania koronę zęba, czasem usuwa niewielką ilość kości i przykleja zaczep z łańcuszkiem. Ortodonta podłącza łańcuszek do aparatu i ustawia delikatne siły. W zależności od położenia stosuje się technikę zamkniętą lub otwartą. Kontrole odbywają się regularnie, a sprowadzenie trwa zwykle od kilku miesięcy do kilkunastu, w zależności od wieku, anatomii i miejsca w łuku.
- odsłonięcie korony, założenie zaczepu
- delikatna trakcja z kontrolą kierunku i siły
- gojenie tkanek miękkich i utrzymanie higieny
- stopniowe wprowadzenie zęba do łuku i jego stabilizacja
Jak przygotować się do zabiegu i znieczulenia miejscowego?
Przygotowanie jest proste i skupia się na bezpieczeństwie oraz higienie.
Najczęściej zaleca się lekki posiłek w dniu zabiegu, dobrą higienę jamy ustnej i wypoczynek. Ważne jest przekazanie pełnej listy leków, informacji o chorobach przewlekłych, alergiach, ciąży i wcześniejszych powikłaniach po znieczuleniu. W razie zaleceń lekarza możliwa jest antybiotykoprofilaktyka lub płukanki antyseptyczne. Unikanie alkoholu i tytoniu przed zabiegiem wspiera gojenie.
- lekki posiłek i nawodnienie
- dokładne mycie zębów, czasem płukanka antyseptyczna
- pełna informacja o lekach i chorobach
- wygodny strój, zaplanowany odpoczynek po zabiegu
- wsparcie bliskiej osoby, jeśli przewidziano dłuższy zabieg
Jak wygląda rekonwalescencja po zabiegu: ból, obrzęk, higiena?
Gojenie trwa zwykle od kilku dni do dwóch tygodni, a dolegliwości stopniowo maleją.
Ból najsilniejszy jest w pierwszych dniach i dobrze reaguje na leki zalecone przez lekarza. Obrzęk osiąga szczyt do trzeciej doby. Higiena jest kluczowa, ale wymaga delikatności w okolicy rany. W diecie sprzyjają potrawy miękkie i letnie. W razie niepokojących objawów, takich jak nasilający się ból po kilku dniach, gorączka, ropny wyciek, przedłużone krwawienie lub drętwienie, konieczna jest pilna kontrola.
- chłodne okłady w pierwszej dobie zmniejszają obrzęk
- leki przeciwbólowe według zaleceń
- miękka, łagodna dieta i ograniczenie wysiłku fizycznego
- delikatne szczotkowanie, płukanki zgodnie z zaleceniami
- usunięcie szwów w terminie wskazanym przez lekarza
Kto powinien podjąć decyzję: chirurg, ortodonta czy zespół?
Najlepsza decyzja zapada po wspólnej ocenie chirurga i ortodonty.
Obie ścieżki mają plusy i ograniczenia, a ich wybór zależy od wieku pacjenta, położenia zęba, stanu przyzębia, planu ortodontycznego i oczekiwań estetycznych. Zespół przygotowuje warianty postępowania wraz z czasem leczenia i ryzykiem, aby można było świadomie wybrać drogę. Taki model zwiększa przewidywalność i bezpieczeństwo.
Czy umówić konsultację, by wybrać najlepszą opcję dla mnie?
Tak, konsultacja jest kluczowa dla trafnej i bezpiecznej decyzji.
Podczas wizyty powstaje plan oparty na badaniu, obrazowaniu i analizie zgryzu. Lekarz omawia rokowanie dla sprowadzenia zęba i potencjalne korzyści z ekstrakcji zęba zatrzymanego. Otrzymasz też informacje o przebiegu, czasie i rekonwalescencji oraz o wpływie leczenia na estetykę i funkcję. Dzięki temu wybór opiera się na faktach, a nie na domysłach.
Świadoma decyzja między sprowadzeniem a usunięciem łączy diagnostykę 3D, doświadczenie zespołu i Twoje cele leczenia. To inwestycja w zdrowie, komfort i przewidywalny efekt.
Umów konsultację, aby otrzymać indywidualny plan leczenia i poznać bezpieczne opcje dla Twojego przypadku.
Nie wiesz, czy usunąć zatrzymany ząb, czy spróbować go sprowadzić? Umów konsultację, aby otrzymać indywidualny plan oparty na badaniu i CBCT oraz poznać rokowanie i przewidywany czas sprowadzenia (zwykle od kilku miesięcy do kilkunastu): https://www.estdental.pl/ekstrakcja-zebow/.